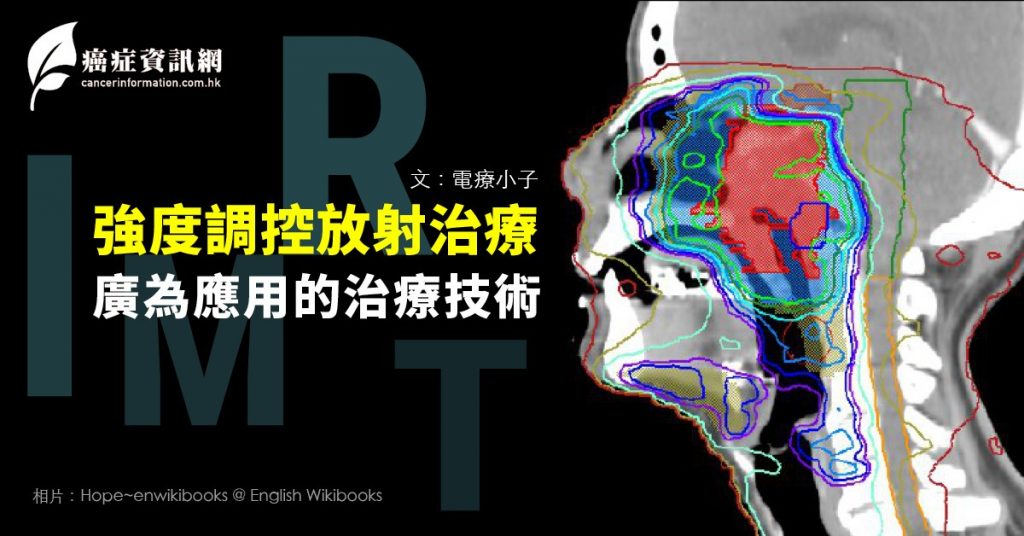
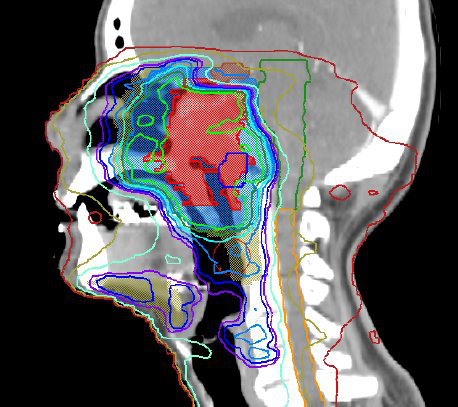
淋巴癌患者感染新冠更危險
及早接種疫苗 防疫勿鬆懈
新型冠狀病毒的出現影響每一位市民,最新一波疫潮更導致逾百萬人染病,令市民大為恐慌,尤其是一班患有淋巴癌的病人,同時受病症及疫症夾擊,既擔心自己會染疫又怕病情有變,對應否接種疫苗亦疑慮多多,且讓血液及血液腫瘤科專科醫生陳守仁為大家一一回答。
我患有淋巴癌,應該接種新冠疫苗嗎?會不會更易有嚴重副作用?
陳醫生:淋巴癌屬於重症的高危群組,一旦染病出現併發症的機會和死亡率都較正常人士更高,根據我們的經驗,亦看到他們染疫後通常需要更長的時間才能康復,故此更加需要疫苗提供的保障。我強烈建議患者接種新冠疫苗,而目前的研究數據和臨床經驗均反映疫苗安全有效,患者接種疫苗的副作用與常人無異。
我正接受抗癌治療,是否可以接種疫苗?
陳醫生:根據國際指引,你可於完成治療三至六個月後接種新冠疫苗。不過,假如社區傳播嚴重,處於爆疫高峰期,這時候淋巴癌患者則更需要盡快接種疫苗,因為疫苗能帶來一定的抵禦病毒能力。同時,亦有不同的研究數據顯示即使病人正在接受抗癌治療,接種疫苗後的出現副作用的風險與併發症的機會都不會有所增加。
在癌症治療期間接種新冠肺炎疫苗是否會使治療效果降低?
陳醫生:在治療期間接種新冠肺炎疫苗不會使治療效果降低。但由於淋巴癌治療會抑制免疫功能,這時接種疫苗身體可能無法產生足夠抗病的中和抗體來抵禦病毒。不過,假如社區傳播嚴重,處於爆疫高峰期,即使中和抗體不足,疫苗始終能刺激T細胞的免疫反應,所以建議病人若情況許可,應盡早接種新冠疫苗。
我剛完成骨髓移植,接種疫苗會不會引起排斥?
陳醫生:不論是自體還是異體骨髓移植,根據指引,你可於完成移植三至六個月後接種新冠疫苗。接種新冠疫苗不會令身體產生排斥反應,只是你的免疫功能未完全恢復,故此接種策略與正接受治療的病人一樣。
我應該選擇哪一種疫苗?可以溝針嗎?
陳醫生:大部分針對血液科病人的臨床數據都是涉及mRNA疫苗,並證實疫苗對病人是安全及有效的。科興疫苗相對則較少數據可供參考,估計對血科病人的效用與長者相約,製造抗體能力可能相對較低。
從目前科學證據而言,接種屬mRNA疫苗的復必泰疫苗是血液科病人首選,若首兩針接種科興的病人,亦可於第三針轉打復必泰,利用不同抗原刺激,提高抗體水平及抗病能力。如果對疫苗成份有敏感或存有疑問,可以向主診醫生查詢,了解自己適合使用哪一種疫苗。
我好怕會染疫,可否遲些覆診或治療嗎?
陳醫生:淋巴癌患者最好是如期覆診及接受治療,出入醫院或診所時,只要做足防疫措施,其實染病機會都不會因此而增高。確實這段時間有些患者因疫情嚴峻而沒有覆診,結果再見時病情已出現變化,令我十分痛心,因此想再次提醒大家不要受疫情而影響或拖延治療。
如果出現感染徵兆,該怎麼辦好?
陳醫生:如果你檢測呈陽性且出現比較嚴重的症狀,如氣促或持續發燒,應立即就醫或到急症室。若症狀相對輕微則盡快到政府指定診所求醫及使用抗病毒藥物,以減低病情的嚴重程度。同時,亦要告知主診醫生以便調整抗癌治療。
如果我準備覆診或治療當天確診了,怎麼辦好?
陳醫生:如公立醫院病人於準備覆診或治療當天快速測試或核酸檢測呈陽性,應立刻致電該院的血液科門診通知當值護士,以便作出適當安排。一般而言,為免發生交叉感染,確診患者必須先治癒感染和讓身體完全康復過來,才適合繼續抗癌症治療。
最後陳醫生提醒淋巴癌患者及康復者,除了盡早接種疫苗,亦要嚴守其他抗疫措施,包括戴口罩、保持社交距離、避免跨家庭聚會及少到人多的地方,特別謹記要勤洗手,原因是病毒可於物件表面長時間生存,經常清洗或用精酒搓手才能減低受感染的機會。
| 淋巴癌患者抗疫要點 |
|
以上資訊由 血液及血液腫瘤科專科醫生陳守仁 提供