乳癌瑣碎事(22):乳癌病人完成治療後的注意事項
有不少病人完成乳癌治療後,都不清楚應該要如何監測身體情況,亦有很多患者經常擔驚受怕,會疑神疑鬼顧慮自己癌症復發,精神壓力長期處於崩緊狀態,對身體造成不良影響。現在會從幾個層面跟大家分析一般治療後的注意事項,以便大家盡早發現問題,及時處理。
定期覆診目的及作用:
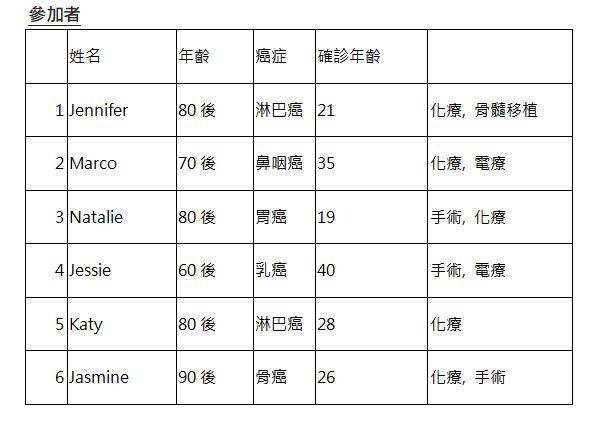
| 監測治療後遺症,為病人安排進一步的復康治療
監測化療後副作用:例如手腳麻痺、化療腦(化療後認知異常)、 持續疲倦、失眠、情緒低落、生育問題,性生活問題等,如有需要,會作進一步轉介作適當的治療。 監測電療後副作用:例如所電療導致的皮膚發炎、色素加深、乳房纖維化、肩膊活動範圍受影響及電療引起的肺炎等。 監測荷爾蒙治療副作用 他莫昔芬(Tamoxifen):要留意有沒有異常陰道出血的情況 +/- 定期婦科檢查 (超聲波盆腔以監測子宮內膜有沒有異常狀況)。 芬香環酶抑制劑 (Aromatase Inhibitor, AI) 定時安排骨質密度檢查 (DEXA scan)和安排注射補骨針。 監測淋巴水腫的狀況 國際淋巴學會建議大家使用預設監測模式 (Prospective surveillance model, PSM):即手術後3個月開始,1年內每3個月量度1次; 其後每2年量度1次;直到術後5年為止,定期量度 BIA分數(即生物電阻分析法)。 如果發現分數上升,便需要建議病人盡早正視及介入治療。 |
有關淋巴水腫的參考文章:
乳癌瑣碎事(8):淋巴水腫 1 — 什麼是淋巴水腫?
https://www.tkww.hk/ a/202108/09/AP6110a07 fe4b0c7e5bee0b5d2.html
乳癌瑣碎事(9):淋巴水腫 2—如何預防淋巴水腫?
https://www.tkww.hk/a/ 202108/16/AP6119e002e4 b0c7e5bee3e6e5.html
乳癌瑣碎事(10):淋巴水腫3—如何治療淋巴水腫?
https://www.tkww.hk/a/ 202108/23/AP612359b5e4b0c7 e5bee7a336.html
• 監測病情,提早偵測復發,及早治療
完成治療後要定時覆診,每次覆診時,醫生都會透過「望聞問切」檢查病人,如發現可疑症狀便會安排進一步檢查。
哪些症狀要特別留意?
|
哪些是必須的檢查?
有很多病人以為覆診時必須要抽血驗癌指數,亦需要定時做影像檢查,其實這些檢查並非必須的!全球大型的腫瘤機構一律不建議病人在沒有可疑的症狀下定時監測癌指數,及安排造影檢查。因為有數據顯示,這些檢查並未能為大部份病人提早偵測到復發,而增加整體存活率。因此,公立醫院不會安排大多數病人進行相關檢查,這並不是因為資源不足而並有未安排,而是跟從國際數據指引。
癌指數的迷思
換言之,假陰性 (即有腫瘤癌但指數仍然是正常)的情況其實十分普遍,所以絕不能依賴癌指數來監測復發。
另外,指數其實亦出現假陽性的情況(即癌指數升高,但身體內並沒有腫瘤)。事實上,癌指數是每一位健康人士都有的數值,並不是沒有腫瘤人士便是0, 癌指數只是血液中的蛋白,這些蛋白除了患有腫瘤時有機會升高外,其他情況如吸煙,身體受到感染,身體發炎,腎衰竭及懷孕都有機會導致指數升高,最後令人「嚇餐飽」!
因為指數一旦升高,便要安排進一步的影像測試,例如正電子掃描以檢查身體是否存有有腫瘤。但正電子掃描亦是屬於中度輻射的檢查類別,一方面身體要承受輻射檢查,另一方面花費甚大,亦要擔憂地等待報告結果。即使報告正常,亦要持續監測癌指數,確定沒有進一步升幅,才能確定不是假陽性,過程有機會長達一至兩年才有結論,需長期飽受精神折磨。
所以,在安排抽血化驗癌指數作為定期監測之前,醫生一般都會跟病人說明現行指引及建議,及假陽性和假陰性的情況。經詳細討論,病人明白及同意後亦可為病人安排抽血化驗。
坊間的血液循環癌細胞測試是否可信?
現階段的答案:否!!
現時科技發展飛快,的確可以在血液中找尋到血液循環癌細胞。不過,即使是正常健康人士亦可在每天的身體內尋找到血液循環癌細胞!以健康人士為例,當免疫系統的白血球接觸到血液循環癌細胞便會將其處理。但由於腫瘤病人的免疫系統出現問題,白血球處理癌細胞的機制受到影響,從而形成癌症。而健康人士也有機會有血液循環癌細胞,即使化驗報告偵測到血液循環癌細胞,也不能定義日後必定演化成癌症,因為現有的科學數據未能定論有多少數量的血液循環癌細胞才會形成癌症,更無法預計到什麼時間及位置出現腫瘤,甚或沒有腫瘤,所以現在不會建議使用。
掃描檢查的迷思
一般大型的腫瘤機構並不會建議定時為沒有症狀的病人安排造影檢查,因為並未有數據顯示這些檢查能提早偵測腫瘤復發,有助增加整體病人的存活率。
事實上,病人期數不同,乳癌類型不同便會有不同的風險。事實上, 病人期數不同,乳癌類型不同會有不同的風險, 醫生一般會按照每個病人的風險特質討論個人化的檢查方案,制定個人化的檢查。
一般有關覆診次數的建議
一般會建議病人在完成治療後首兩年每三個月覆診一次,第三至第五年每六6至12個月覆診一次,第五年及後每一年覆診一次。
**注意:由於公立醫院病人眾多,在公立醫院覆診的病人比較難跟從以上的覆診建議,請留意自身是否出現特別症狀。如有需要,一般都可以由家庭醫生協助病人寫信轉介,提早到公立醫院覆診。
• 監測乳房健康
建議病人每個月需要自行監測乳房狀況,自行乳房檢查。
醫生會為病人安排定期乳房造影檢查 (Mammogram, ultrasound)監測乳房的狀況。
• 關注病人是否維持良好的生活習慣:
適當地運動,作息定時,均衡飲食,保持BMI指數正常, 保持心境平和。
有關防癌飲食及戒口建議,請參考以下文章:
乳癌瑣碎事(16): 粉紅10月——預防乳癌攻略
https://www.tkww.hk/a/2 02110/04/AP615a6b90e4b0f c5353624bdd.html
乳癌瑣碎事 (17): 粉紅10月—乳癌日常飲食瑣碎事 (上)
https://m.tkww.hk/s/2 02110/11/AP6163b77fe4b0fc 535365afe2.html
乳癌鎖碎事 (18): 粉紅十月- 乳癌日常飲食鎖碎事(下)
https://www.tkww.hk/a/ 202110/18/AP616d2517e4b0fc5 353692a5d.html
• 向有需要的病人及家庭提供基因檢查輔導轉介
參考資料:
 |
|
癌症資訊網慈善基金顧問醫生 |



















 參加者Jennifer表示有幸可以親身體驗
參加者Jennifer表示有幸可以親身體驗