港人患癌數字創新高 邊種癌症最新打入10大癌症?
 醫管局香港癌症資料中心公布最新的癌症統計數字,肺癌繼續為頭號癌症殺手。
醫管局香港癌症資料中心公布最新的癌症統計數字,肺癌繼續為頭號癌症殺手。
本港2016年新確診癌症數字創新高。醫管局香港癌症資料中心公布最新的癌症統計數字,2016年新確診31,468宗癌症,比2015年多1150宗,升幅3.8%。本港最多人患的癌症,連續第4年為大腸癌。
香港癌症資料中心剛發表的數據顯示,2016年本港有31,468確診患癌新症,為有記錄以來最高,16,035宗為男性,15,433宗為女性。
2016年有14,209人死於癌症,比2015年輕微減少107人或0.7%。死亡個案中,逾一半為男性,佔59%。
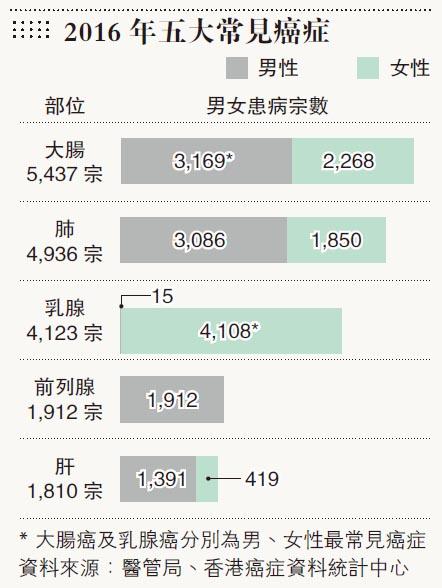
以類別劃分,2016年度全港有5,437宗大腸癌確診個案,創歷史新高,佔全部癌症發病個案的17.3%,令大腸癌連續第4年取代肺癌、排行最多港人患的癌症首位。
其次是肺癌和乳癌,分別有4,108宗和4,936宗,上升5.3%和4%。
值得注意的是甲狀腺癌最新打入10大常見癌症,取代了鼻咽癌。在2016年,共有889宗甲狀腺癌新症,男性升幅為23.1%,女性則8%。不過同期只錄得50宗甲狀腺癌死亡報告,顯示治療效果良好。
香港10大常見癌症發病個案統計(百分比)
1. 大腸癌 (17.3%)
2. 肺癌 (15.7%)
3. 乳癌 (13.1%)
4. 前列腺癌 (6.1%)
5. 肝癌 (5.8%)
6. 胃癌 (3.9%)
7. 非黑色素瘤皮膚癌(3.4%)
8. 子宮體癌(3.3%)
9. 非霍奇金淋巴瘤(3.1%)
10. 甲狀腺癌(2.8%)
至於本港癌症死亡率方面,頭號「癌症殺手」為肺癌、2016年度全港有3,780人死亡、死亡率為26.6%;大腸癌則排第2位,死亡個案有2,089宗,佔全部癌症死亡個案的14.7%;之後是肝癌、胃癌及乳癌。
香港10大常見癌症死亡個案統計(百分比)
1. 肺癌(26.6%)
2. 大腸癌(14.7%)
3. 肝癌(10.8%)
4. 胃癌 (5.0%)
5. 乳癌(5.0%)
6. 胰腺癌(4.8%)
7. 前列腺癌(2.9%)
8. 非霍奇金淋巴瘤(2.7%)
9. 白血病(2.4%)
10. 鼻咽癌(2.3%)
雖然大腸癌為癌病發病首位,但肺癌仍是「頭號殺手」,死亡率最高。臨床腫瘤科專科醫生周倩明過去解釋,肺癌初期沒有明顯跡象,確診時通常已到第3、4期,加上容易擴散,令醫好的機會較少,而坊間普查也沒有很大宣傳,是其發病率與死亡率相近的原因。
中大賽馬會大腸癌教育中心黃至生醫生過去接受訪問提醒,50歲以上、男士、有飲酒吸煙或有家族病史等,均屬罹患大腸癌的高危因素,部分患者徵狀不明顯,亦有患者會出現血便、無故腹痛、大便習慣有變、無故手腳冰冷、頭暈、疲倦或體重無故下降等徵狀;最有效的預防方式,是定期進行大便隠血測試,若測試結果呈陽性,便需進行大腸鏡檢查,以確定大腸是否有病理變化。
女性5大常見癌症發病個案統計
1. 乳癌 (26.6%)
2. 大腸癌 (14.7%)
3. 肺癌 (12.0%)
4. 子宮體癌(6.8%)
5. 甲狀腺癌 (4.5%)
男性5大常見癌症發病個案統計
1. 大腸癌 (19.8%)
2. 肺癌 (19.2%)
3. 前列腺癌 (11.9%)
4. 肝癌 (8.7%)
5. 胃癌 (4.7%)
文章來自: TOPICK