CINDY EE感想集: 癌症真係可以嚇死人!
我經常花一至兩小時與每位新症見面,除了跟病人詳細講解
我常問病人:“知唔知道生CANCER既人點樣死?”病
另有醫學文獻指出,患有焦慮症的病人同時患上癌症的話死
其實只要湊得好,病人就沒那麼容易嚇死.因為被腫瘤嚇死
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
CINDY EE感想集: 癌症真係可以嚇死人!
我經常花一至兩小時與每位新症見面,除了跟病人詳細講解
我常問病人:“知唔知道生CANCER既人點樣死?”病
另有醫學文獻指出,患有焦慮症的病人同時患上癌症的話死
其實只要湊得好,病人就沒那麼容易嚇死.因為被腫瘤嚇死
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
一年前的冬天,來過我診所後,她突然消聲匿跡,音訊全無。
那次她為了復發的霍金氏淋巴瘤而來。最初確診時是第二期,在其他醫院接受化療後完全緩解,但數個月後又復發,這次影響了盆骨。除了一點局部的酸軟外,基本上四十歲人好好的,沒有明顯徵狀,無怪乎她難以置信,不願進一步治療,跑了。她是三孩之母,還要花時間陪伴照顧他們……她愛烹飪,還要到處訪尋佳餚食譜……她愛自由,還要踏上旅途享受人生……(反正不是醫生我把她嚇跑的)。
一年後,我們在醫院重遇。她明顯消瘦,非常虛弱,已不能走路。掃描發現身體多處淋巴腫瘤、心包及胸腔積水、骨轉移;骨髓檢查及淋巴病理確認霍金氏淋巴瘤,腫瘤細胞表面帶有CD30蛋白這種標記。本來復發性霍金氏淋巴瘤應該用多種化療的組合,但由於體質虛弱、肝功能瀕臨衰竭及血小板因骨髓製造功能被癌細胞影響而很低,不適合使用常規化療組合,我們決定改用針對CD30的「抗體藥物複合體」標靶治療。
顧名思義,這種藥物是由針對CD30的「抗體」和與它連接在一起的化療「藥物」組合而成。抗體部份追蹤癌細胞表面的CD30,跟它特異性結合並被吞入癌細胞內,連同化療藥物一併直達敵方心臟地帶,發揮作用。「抗體藥物複合體」具針對性,減少對正常細胞的影響,又因而可以加強化療劑量,提升療效,可說是進階版的精準癌症治療;現時「抗體藥物複合體」已被應用在其他腫瘤例如乳癌方面,下次再談。
再說這位病友,三個療程後,正電子掃描顯示再沒有活躍的癌細胞,而且體重回升、在丈夫攙扶下可以慢慢走動。這年冬至一家的豐富晚餐,當然仍是由她準備的啦!
 |
內科腫瘤科專科醫生 |
癌症瑣碎事:醫生醫生,唔照掃描得唔得呀?
對於癌症病人來說,定期進行造影檢查是必然程序。確診腫瘤一刻需要進行造影檢診來確定期數並釐定治療方案,及後還要進行更多的造影檢查來監測治療進度或復發跡象。對於已經擴散,需要持久作戰的病人來說,我們也建議定時進行造影檢查監測治療進度。不少病人坦然跟我分享這方面的擔心,正如圖表所示,除了磁力共振以外,絕大部份的造影檢查均有幅射。細心觀察會知道,承受一次正電子掃描的幅射量,等如我們平日於一般環境生活所接觸到的8年幅射量。
哇哇哇,8年幅射QUOTA喎,那我的腫瘤不會惡化得更快嗎?!我現在因為腫瘤已經很痛苦,再進行多次造影而腫瘤惡化的話那豈非本末倒置?!
我們腫瘤科醫生是有意誤導刁難病人嗎?先解釋一下我們要定時進行影像檢查的原因。我們使用的抗癌治療有一定毒性,也並非百份百有效,如果缺乏準確方法監測治療的話,長時間用高毒性卻沒有成效的治療,相比承受額外幅射的風險更高。一方面要承受治療引起的嚴重併發症,另一方面病情失控及於短時間內導致器官衰竭甚或威脅生命的確是個大問題。雖然造影檢查的幅射量不輕, 理論上或有一定風險,但因為重複造影而增加患上腫瘤的實際比率乃屬低水平。更直接的說,幅射的風險是造成腫瘤,對於身體已形成腫瘤的病人來說其實額外風險並不特別高,因為由幅射引起的腫瘤一般十年八年後才會形成,而且機會率大约為700份之一,相反因為治療失效而未有確早發現,惡化的病情或會於數星期或數月後構成生命危險。因此,即使造影檢查含有幅射對身體有害,但我們腫瘤科醫生仍然定期為病人安排檢查,背後實情利大於弊。
病人或會問,是否存在沒有幅射的影像檢查又能幫助監測病情及治療進度?如此則無需承受額外幅射風險及達到本來目標?其實在多種影像檢查之中,磁力共振及超聲波都沒有幅射,但它們的影像大部份時候都不夠理想,不夠用來監測治療進度。所謂最理想的影像,就例如正電子檢查這全身掃描,它除了有追踪功能,透過量度腫瘤大小及活躍程度來作出比較, 使我們更易找出問題所在並判斷病情進度。再者,電腦掃描需時較短就能捕捉我們所需影像,病人不用長時間躺臥於病床上,變相提高檢查的舒適度。相反,磁力共振需要較大量時間去捕捉身體各部份的影像來達到進一步比對效果,而且按不同身體部位逐一收費,價錢比較昂貴。另外,肺部器官活動量較大有ARTIFACT,所以以肺部為例並非每個身體部位都適合採用磁力共振。超聲波也需要分開身體不同地方做檢查,同樣地不是每個身體部份都適合採用。因此,磁力共振及超聲波都不是理想的方法去監測治療進度,但用於已根治的腫瘤來監測復發風險的方向是可行的。其實我們必需分析個別病情來決定哪一種影像方式最為適合,建議跟主診醫生好好商討一下自己情況,來決定採用哪項檢查同時不會構成額外風險,不能一概而論。
最後,謹記不要過份擔心造影帶來的幅射,影響了治療進度及其他安排。因為白醫的害處更大,切記小心小心。
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
Cindy EE 感想集: 百變 Cindy EE 之痔瘡聖手!
之前曾經提及過,癌症病人經常受到便秘困擾,而便秘最容
其實,最困擾痔瘡病人的徵狀除了是大便有鮮血以外,就是
那麼,為何腫瘤科醫生可以變身成為痔瘡聖手呢?我必須強
其實最有效立即舒緩痔瘡堵塞肛門的感覺的方法就是把痔瘡
這個工程都是用一隻神聖的手指就能做得到,只要戴上手套
其實這些都不是醫科書本內教的方法,只是在行醫的生活中
雖然內容有些嘔心(其實嘔心程度跟採礦冇乜大分別😅),但相信仍能幫到一定的病人,所以間中都要變身做痔瘡
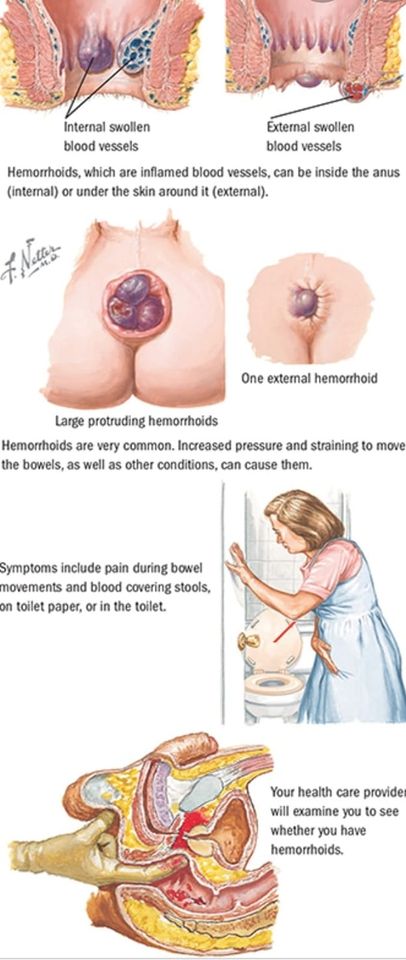 #圖為Netter Anatomy有關痔瘡之cap 圖以供參考
#圖為Netter Anatomy有關痔瘡之cap 圖以供參考
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
癌症瑣碎事:北風起 周身痕
每年踏入冬季,當強烈季候風信號或紅色火災警告信號持續
無論發生於癌症或非癌症病人身上,究竟因北風起而身體長
病人又會分享,我的皮膚一向不錯,從未有如此情況發生,
當然,大家也要非常小心,不可能北風起,就把皮膚問題歸
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
Cindy EE 感想集: 百變Cindy EE 之採礦專員
一路以來,大家都慣常用”黃金”來形容大便, 例如從前香港的街道遍地”黃金”, 即是遍地”狗屎”, 亦有人用“石頭”形用大便, 所以去廁所爆石,亦等同去廁所大便, 而計算黃金嘅單位以”兩”計算, 去廁所放低幾兩,亦即是去大便。那麼採礦專員,便是幫病
為何要變身採礦專員呢? 癌症病人大多數身體虛弱導致排便無力,胃口欠佳以導致缺
其實採礦工程雖然非常簡單,但非常厭惡,所以有不同階層
回想最經典的是其中一年的農曆新年,年初一的時候,我負
我相信我這個採礦專員的身份會一直去到我退休為止,因為
下次會同大家分享變身痔瘡聖手!
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
Cindy EE 感想集: 鬥嘴的福氣
(舊文重post)
病人的家屬最近跟我訴苦,說病人時常跟她頂嘴,勞煩我勸勸病人不要這麽易動氣,怕他傷身影響治療過程。
另一邊廂,病人又向我公開「內情」,說自患上癌症以來,每天被家人督促,只能夠進食一些外觀平凡又淡而無味的營養食物。病人說在剛得知患上癌症的時候,心情低落,「食龍肉都無味」;隨着病情改善,如今精神抖擻,但既要戒口不可以吃從前喜愛的美食,又日復一日地進食心中生厭的食物,久而久之,心中的鬱悶便一發不可收拾。
病人雖明白家人乃愛之心切,但因為家人諸多管束,便漸漸產生反感,在家中時常頂嘴,令家人非常煩惱,擔心病人因沒有調理好身體而令病情惡化。
有次跟家人會面時,看見他們愁眉深鎖,似乎仍在為病人的「抗命」而煩惱;於是我跟他們笑說:「還記得他剛患上癌症的時候身體虛弱,連基本的交談也沒精神應付嗎?如今能夠跟你們鬥嘴,恢復『戰鬥力』,或多或少也是病情受控的好徵兆啊!」
有力鬥嘴 病情受控徵兆:
一般而言,對於病情比較嚴重的病人,由於身體受到不同徵狀影響,再加上治療初期的副作用,通常在療程開展首一兩個月都會顯得沒精打采,就連跟家人吵鬧都有心無力。但是,隨着治療愈見成效,病人會慢慢走出腫瘤的陰霾,除了身體上癌症的徵狀得以紓緩,病人的精神面貌和食慾亦會慢慢改善。
的確,偶有一些病人是因為腦部受腫瘤影響,才會引致情緒突變;但依我所見,絕大部分病人恢復「戰鬥力」,實則都並非患上腦轉移,只是身體機能慢慢改善,才有精神跟家人朋友鬥嘴。
相反,對於一些正在接受治療,但精神了無起色的病人,我更擔心抗癌藥未能有效控制他們的病情,且有可能造成「雙失」局面,即一方面病情、徵狀繼續惡化,另一方面又因為身體狀况不理想,抵受不了藥物副作用而受到雙重打擊。
改善病情 或可吃喜愛食物:
病人能夠恢復戰鬥力固然是一件好事,但醫生間中也要充當「和事老」,除了安撫家人以外,同時亦要了解和嘗試化解病人與家人之間的意見分歧。畢竟,醫生不論在病人或家人心中都存在一定權威性,作為第三方的建議亦較容易讓雙方信服。例如,醫生可以跟家人解釋戒口與嚴謹的飲食習慣有可能引起反效果,若容許病人吃一些他們平常愛吃的食物,日子好過一點,心情也好一點,這樣也許對病情更有幫助!
當然,醫生也可以讓病人明白,雖然家人的愛有時候會為他們帶來壓力,甚至讓病人又愛又恨,但擁有這些愛都是一種難能可貴的福氣,並不是每個病人都擁有這些被愛的機會,身在福中的病人更加要珍惜。
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
癌指數係乜東東?
癌指數基本上是每一位病人都會向我提問的項目.癌指數涉及的問題非常廣泛,那究竟什麼是癌指數呢?
首先,大部份病人誤會癌指數與腫瘤直接掛勾,以為有腫瘤的病人才會有癌指數,反之正常人的指數應該為零,如此想法其實大錯特錯.我們透過診所或化驗室檢測的癌指數,其實是血液裡面的蛋白或抗原.我們每人每日都會製造正常蛋白,只是腫瘤病人製造出的蛋白數量有可能特別多,因而即使健康的人也不會擁有數值為零的癌指數.癌指數有一個專屬的正常值,除了EB GENE這個需要量度DNA的鼻咽癌指數外,其他種類的癌指數不會出現數值為零的情況.不少病人未能消化這概念,所以我多用比喻來解說,:例如鼻涕,我們正常每人每日都有少量分泌而未必察覺,但遇上傷風感冒時,鼻腔發炎致使鼻涕分泌增多,我們就知道生病了.癌指數的道理雷同,當我們有病時隨之增高,就如生病時我們可能只會咳嗽而不一定有鼻涕,所以縱使有腫瘤的病人也不一定有高的癌指數.這就是我們俗稱假陰性的情況,意思是即使我們有病但卻擁有正常的癌指數數值,甚至讓人誤以為自己沒有腫瘤.
癌指數也會出現假陽性的情況.因為血蛋白很容易受干擾,例如患者有傷風感冒,尿道炎,正服食中藥期間等,身體會產生額外血蛋白造成升幅,致使血蛋白也就是癌指數高於正常值但實情沒有患病,所以只憑癌指數來判斷一個人的腫瘤情況是非常危險的.我非常反對方間部份化驗室單憑以抽血驗癌指數的方式來作身體檢查,甚至以此結果排除腫瘤.這方法不但沒有醫學數據支持,也存在受報告所誤導,病人以為沒有腫瘤因而延遲接受正規治療的機會.
那什麼時候用癌指數才最適當?我們建議大部份病人確診腫瘤,同時某些特定腫瘤癌指數有上升趨勢時,透過監測癌指數上落幅度來判斷治療成效.完成治療後,假如癌指數回復正常水平,日後覆診我們也可以監測癌指數的升幅來分析評估復發風險.當然,某幾類特別的癌指數如PSA, AFP, EBV DNA等,除了用於監測治療進度外,某程度上還可以協助我們確診腫瘤(PSA用於前列腺癌, AFP甲胎蛋白用於肝癌, EBV DNA用於鼻咽癌).
不同類型的腫瘤是否都有自己特定的癌指數呢?答案是錯的.雖然上述提及PSA, EBV DNA等癌指數能夠反映特定腫瘤,但其他常用的癌指數如CEA, CA15.3, CA19.9等都不會應用於特定腫瘤上.打比如,肺癌病人及乳癌病人同樣都可以擁有高數值的CEA及CA15.3,因此絕對不能結論CEA就必定是肺癌或乳癌的指標.我們常於病人確診腫瘤後檢驗一系列癌指數,來清楚知道那一類癌指數於當前情況升高,然後由醫生鎖定有關指數作日後監測之用.
又有不少病人提問,為何於不同化驗室量度的癌指數數值並不一樣?其實不同化驗室應用不同的藥水,分析的方法也各有分別,得出來的參考值當然有所不同.縱使同一病人同一時間抽血,在不同化驗室得出的數值不會一樣,無需為結果大驚小怪.因此如果要比較癌指數來判斷治療成效程度,記得在同一地方做化驗及分析,否則沒有辦法直接比對報告,甚或因指數的高高低低而受驚.
病人再問,本來高企的癌指數成功下降至正常值以內,代表我的腫瘤痊癒了嗎?對於我們腫瘤科醫生而言,癌指數的趨勢TREND,即以指數的升幅或跌幅來判斷治療成效最為重要,而並非它的實質數字.我可以肯定的說,縱使剛病發時癌指數數值高,治療期間癌指數下跌至正常水平,並不代表有關腫瘤已經根治或痊癒,只能表示病情受控,現時的治療方案非常奏效.另一方面,治療期間癌指數跌幅理想,指數下降至正常值後出現平台期的情況其實很常見.即使病情受控,癌指數持續下降也一定不會降至零.其實,癌指數一旦跌入正常值範圍內,就不用太擔心指數能否持續下降.我部份病人於治療期間,有見癌指數正常後未能繼續下跌而感到失望,白白為自己製造情緒陷阱,百害而無一利.即使同一病人同一天同一化驗室抽驗癌指數,上午下午檢驗的結果也未必一致,所以千萬不要自己嚇自己.
病人問我,癌指數是否超越某個水平就必死無言?事實上癌指數與病情並不直接成正比,癌指數的多少不足以反映病情的嚴重程度.我有病人的CA19.9超過20000,超越化驗室可量度的數值,那病人仍然“食得瞓得行得走得”,也沒有任何肝衰竭的跡象.可是另有病人病情惡化至肝衰竭,但癌指數仍未超出100.所以我必需強調,不要著重癌指數的實際數值,那TREND的升幅或跌幅才最重要.
既然癌指數不準確,還有其他更好的量度方法嗎?不少病人聽聞血液循環癌細胞後向我如此提問,不過答案是還未找到.現行醫學領域裡確有初步數據,能夠從血液裡找到血液循環癌細胞,那我們能因此根據它來協助偵測早期癌症並及早治療,或有助我們衡量病人手術後餘下的癌細胞量以進行輔助治療,甚或為日後覆診時作為復發與否的數據?按現行的醫學數據,其實未足以建議醫生正式應用血液循環癌細胞於這幾類範疇上.大家或有疑問,為何可行的理論卻未能實際應用於病人上?最大的挑戰是,我們每人每日都會製造癌細胞,不過正常人的免疫系統能夠自行調節處理,致使這些癌細胞不能聯群結黨形成腫瘤.另外,我們血液裡的癌細胞其實或能於短時間內被白血球正常處理好,不會進一步形成腫瘤,意思是即使我們從血液中偵測到癌細胞,最終不等如形成腫瘤,也不等如我們能斷定它將會何時在我們身體哪一個部份形成腫瘤.因此,檢驗血液循環癌細胞或只會構成恐慌,大於實際益處.
總括而言,雖然癌指數並非最準確量度腫瘤的方法,但可以成為我們的大概指引來了解病情的受控程度,讓我們知道正採用的治療是否奏效.因此,在適當的時候善用適合的癌指數,仍能幫助絕大部份病人.
 |
| 黃麗珊醫生 臨床腫瘤科專科 |
腎癌症狀不明顯確診多屆晚期 免疫治療助改善存活率
指,免疫治療是利用藥物幫助人體免疫細胞對抗癌細胞。(姚秀儀攝).jpg)
腎癌一直是「隱形殺手」之一,早期症狀不明顯,即使出現血尿,由於不痛不癢,往往被誤當成尿道炎或熱氣,至患者發現時大多已屬晚期,如無法以外科手術完全切除腫瘤,此症近乎無法痊愈。不過,醫學界近年發現以免疫治療醫治腎癌有顯著效果,為患者帶來治愈的曙光。
本港腎癌個案近年有上升趨勢,過去10年間新增個案上升逾50%,料與肥胖比率上升,及港人對健康認知增加而進行身體檢查有關。香港泌尿腫瘤科學會榮譽秘書、臨床腫瘤專科醫生施俊健表示,腎癌早期無明顯病徵,即使早期出現血尿,患者亦可能因誤當尿道炎或熱氣而延誤求診,至出現背痛或腰側痛、食欲不振、體重下降、疲倦、間歇性發燒等徵狀才發現,往往已屬晚期。

施指,傳統治療上,醫生會以外科手術治療第1至3期腎癌,惟高達4成患者接受切除手術後,會復發及擴散。如癌症已屬晚期或復發,使用其他擴散性癌症常用的治療,包括放射治療、化療及標靶治療均效用不大,一旦癌細胞擴散至遠離腎臟的位置,患者的5年存活率只有不足20%。

醫學界近年探討以免疫治療醫治腎癌,學會成員、臨床腫瘤專科醫生王俊威解釋,免疫治療是利用藥物幫助人體免疫細胞對抗癌細胞,包括使用「PD-1抑制劑」及「CTLA-4抑制劑」,前者令身體免疫系統認出癌細胞,後者可增加免疫細胞數量。根據美國臨床腫瘤學會發表的臨床研究顯示,接受免疫治療的晚期腎癌患者,整體存活期中位數達47個月,完全反應率為10%,即患者可完全緩解,不再檢測到腫瘤。
王又指,患者一般使用免疫治療後8星期,病情已開始有改善,惟患者可能有疲倦、皮膚痕癢及肚瀉等副作用。雖然免疫治療有顯著效用,惟治療費用高昂,一般市民或難以負擔。王指該兩種抑制劑均被列入醫院管理局藥物名冊內,惟現時公立醫院未有相關資助項目,一個月的藥物費用平均4萬港元以上,但有需要人士可向坊間的慈善機構申請資助。
文章來自:東網